Todos hemos oído hablar, y cada vez más, sobre la importancia de la microbiota intestinal (lo que antes llamábamos flora intestinal) en nuestra salud, pero en la última década hemos empezado a entender mejor la estrecha relación que une a la microbiota intestinal con nuestros sistema nervioso. En este breve texto vamos a intentar acercaros alguna de las ideas clave en esta compleja relación.
¿Qué es la microbiota? Podemos definirla como un complejo ecosistema formado por cientos de microorganismos (principalmente bacterias, pero también hongos y levaduras) que habitan nuestro intestino y que podemos considerar un órgano más de nuestros cuerpos. Juega un papel determinante en el desarrollo de nuestro sistema inmunitario y en el adecuado funcionamiento de nuestro metabolismo.
Gracias al advenimiento de nuevos avances tecnológicos, basados en el estudio del ADN de los microorganismos, podemos estudiar la composición de este complejo ecosistema con más facilidad y profundidad que hace años lo que nos ha permitido establecer relaciones entre su composición y un creciente número de enfermedades; no sólo alteraciones gastrointestinales, como colitis, obesidad o síndrome del intestino irritable, sino también neurológicas como Parkinson, Alzheimer, autismo o esclerosis múltiple, enfermedades del sistema inmunitario, como alergias y enfermedades autoinmunes e incluso algunos tipos de cáncer.
Como ecosistema, la microbiota tiende de forma natural a un equilibrio ecológico. Forma, por tanto, un sistema dinámico y armónico entre seres vivos y ambiente capaz de compensar las pequeñas alteraciones que le afectan. Son muchos los factores que condicionan la composición de la microbiota, desde nuestra genética a la exposición a contaminantes ambientales o tratamientos antibióticos, los hábitos alimentarios y la forma de vida. Normalmente, los cambios en estos factores dan lugar a alteraciones temporales en la microbiota; pero, pueden alterarla de forma permanente dando lugar a las disbiosis propias de la enfermedad cuando son sostenidos en el tiempo. Por lo tanto, una microbiota poco diversa (empobrecida), puede ser causa de enfermedad.
Algunas de las enfermedades que se asocian a esta disbiosis en la microbiota son cada vez más frecuentes y para muchos científicos este aumento se debe, al menos en parte, a los cambios en la alimentación y los hábitos de vida de la sociedad actual y a la alteración de la composición y diversidad de la microbiota intestinal que estos cambios conllevan. Debemos pensar que, si consideramos a la microbiota un órgano más de nuestro cuerpo, es sin duda alguna, el que más ha cambiado en los últimos 100 años.
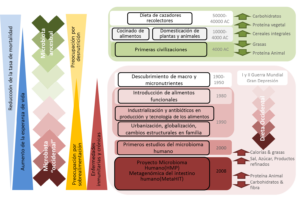
Son muchos los cambios demográficos y de hábitos que han tenido lugar en la población desde nuestros ancestros, especialmente en los últimos 100 años. Entre ellos la urbanización, la industrialización de la agricultura y ganadería, la globalización y uso abusivo de antibióticos y la incorporación de la mujer al trabajo han tenido un gran impacto tanto en la producción de alimentos como en nuestras dietas. Hemos pasado de dietas ricas en productos vegetales y fibra en las que las comidas se elaboraban y consumían en el hogar y el procesamiento de alimentos se limitaba a fermentaciones, salmueras o salazones y tratamientos físicos, a una dieta cada vez más densa en calorías, rica en grasas y proteínas de origen animal y sobre todo en alimentos procesados y ultraprocesados (que abusan del uso de azúcares, sales y grasas de baja calidad), en la que pierde importancia la elaboración de alimentos y ganan terreno los productos precocinados o listos para el consumo.

Figura 1. Impulsores de las tendencias alimenticias y su relación con la composición de la microbiota humana y la salud.
Una vez entendido que la microbiota está relacionada con varias patologías, nos surge inmediatamente una pregunta: ¿Podemos hacer algo? Hay muchos trabajos que han estudiado nuestra capacidad para modular la microbiota y las estrategias más comunes se entran en modificar la dieta, el uso de probióticos y el uso de prebióticos.
La dieta, entendida como un cambio en los hábitos alimenticios, es idónea como herramienta para modular la microbiota de manera estable. La incorporación de prebióticos y probióticos como tratamiento puntual también puede ser una herramienta útil. Los prebióticos son sustratos empleados por la microbiota para, con su crecimiento, conferir un beneficio para la salud del hospedador. Entre los prebióticos destacan la inulina, fructo- y galacto-oligosacáridos y fibra resistente como los más empleados y suelen utilizarse para aumentar las poblaciones de lactobacilos y bifidobacterias en el intestino.
Los probióticos son microorganismos vivos que cuando se administran en cantidad suficiente confieren un beneficio para la salud del hospedador. La gran mayoría de los probióticos disponibles actualmente en el mercado pertenecen a los géneros Lactobacillus y Bifidobacterium, aunque algunas formulaciones pueden incluir cepas de otros organismos como Streptococcus, Enterococcus, Pediococcus, Propionibacterium, Bacillus o Escherichia. En cuanto a su empleo como moduladores de la microbiota probablemente, en un futuro cercano, se incluya el estudio de otras cepas más abundantes en la microbiota intestinal conocidas por sus funciones en la reducción de la inflamación, regulación del sistema inmune, mejora de la barrera intestinal o productoras de metabolitos beneficiosos para la salud.
Centrándonos en el potencial de la dieta, las recomendaciones son genéricas y por ahora no exclusivas de cada enfermedad. Las relaciones entre dieta y microbiota son complejas y todavía en proceso de estudio. Por ejemplo, las dietas ricas en grasa favorecen la secreción de bilis para facilitar su digestión; sin embargo, la bilis tiene propiedades antimicrobianas y puede ejercer una fuerte presión selectiva en la composición de la microbiota. El pH intestinal también está relacionado con la digestión de nutrientes y puede frenar el crecimiento de especies sensibles a pH ácidos o acelerar la de aquellos grupos más tolerantes a cambios de pH. Pese al potencial de la dieta como modulador de la microbiota, su puesta en práctica no es sencilla. Por una parte, todavía no existe un consenso para definir qué es una microbiota sana, la gran variabilidad interindividual y complejidad del ecosistema microbiano hace que éste sea un objetivo difícil de alcanzar. Pese a esta complejidad, si que podemos aconsejar una dieta saludable, lo más parecida posible a la dieta mediterránea, que evite el exceso de carne roja y alimentos procesados y aumente la cantidad de fibra, verduras y fruta.
Pero…¿Tanta influencia puede tener la microbiota en nuestro cerebro?, tendemos a pensar que nuestro sistema nervioso central esta aislado del exterior y protegido y es casi, un ambiente estéril. Sin embrago, las evidencias científicas demuestran una íntima relación entre microbiota cerebro a través de varios canales de comunicación.
Centrándonos en la enfermedad de Parkinson o en el Alzheimer, los trabajos se centran en caracterizar la microbiota en los pacientes y compararla con controles de la misma edad, pero en estos estudios todavía no podemos establecer si los cambios que vemos en la microbiota de los enfermos es causa de la enfermedad o consecuencia de la misma. Los estudios también se están enfocando en el efecto de los tratamientos (por ejemplo, la levodopa) en la microbiota para entender mejor el funcionamiento de los tratamientos.
Numerosos trabajos se han centrado en el impacto de la dieta en la enfermedad de Parkinson o en la enfermedad de Alzheimer así como en el uso de probióticos con resultados esperanzadores en cuanto al alivio de la sintomatología, sin embargo todavía se necesitan más estudio que refrenden estas observaciones.
La microbiota, y su modulación a través de la dieta (incluyendo en esta el uso de pre y probióticos) es una nueva y prometedora pieza del rompecabezas que supone entender la demencia, y en la próxima década veremos significativos avances en este campo que se trasladarán con rapidez a la práctica diaria de los pacientes.
Dr. David Otaegui y Dra. Laura Moles
Área de Neurociencias del Instituto Biodonostia.
Bibliografía:
- The Impact of Diet on Microbiota Evolution and Human Health. Is Diet an Adequate Tool for Microbiota Modulation? Moles L, Otaegui D. Nutrients. 2020 Jun 2;12(6):1654.
- Crosstalk between Gut and Brain in Alzheimer´s Disease: The Role of Gut Microbiota Modulation Strategies. Shabbir U y cols. Nutrients 2021,13,690
- Diet, Microbiota and Brain Health: Unraveling the Network Intersecting Metabolism and Neurodegeneration. Gentile F y cols. Int J Mol Sci. 2020 Oct 10; 21 (20):7471
